Dijabetes melitus jedna je od najčešćih bolesti s tendencijom porasta incidencije i kvarenja statistike. Simptomi dijabetes melitusa ne pojavljuju se preko noći; proces je kroničan, s povećanjem i pogoršanjem endokrinih i metaboličkih poremećaja. Istina, početak dijabetesa tipa 1 značajno se razlikuje od ranog stadija tipa 2.
Među svim endokrinim patologijama, dijabetes pouzdano drži vodstvo i čini više od 60% svih slučajeva. Osim toga, razočaravajuće statistike pokazuju da su 1/10 "dijabetičara" djeca.
Vjerojatnost dobivanja bolesti raste s godinama i stoga se svakih deset godina veličina skupine udvostručuje. To je zbog produljenja životnog vijeka, poboljšanih metoda rane dijagnoze, smanjenja tjelesne aktivnosti i porasta broja osoba s prekomjernom tjelesnom težinom.
Vrste dijabetesa
Mnogi su ljudi čuli za takvu bolest kao što je dijabetes insipidus. Kako čitatelj naknadno ne bi zamijenio bolesti koje se nazivaju "dijabetes", vjerojatno će biti korisno objasniti njihove razlike.
Dijabetes insipidus
Dijabetes insipidus je endokrina bolest koja nastaje kao posljedica neuroinfekcija, upalnih bolesti, tumora, intoksikacija, a uzrokovana je nedostatkom, a ponekad i potpunim nestankom ADH-vazopresina (antidiuretskog hormona)
Ovo objašnjava kliničku sliku bolesti:
- Stalna suhoća usne sluznice, nevjerojatna žeđ (osoba može popiti do 50 litara vode u 24 sata, rastežući želudac do velikih veličina);
- Izolacija ogromne količine nekoncentriranog svijetlog urina niske specifične težine (1000-1003);
- Katastrofalni gubitak težine, slabost, smanjena tjelesna aktivnost, poremećaji probavnog sustava;
- Karakteristične promjene na koži ("pergamentna" koža);
- Atrofija mišićnih vlakana, slabost mišićnog sustava;
- Razvoj sindroma dehidracije u odsutnosti unosa tekućine dulje od 4 sata.
Što se tiče potpunog izlječenja, bolest ima nepovoljnu prognozu; radna sposobnost je značajno smanjena.
Kratka anatomija i fiziologija
Neparni organ, gušterača, obavlja mješovitu sekretornu funkciju. Njegov egzogeni dio vrši vanjsku sekreciju, proizvodeći enzime koji sudjeluju u procesu probave. Endokrini dio, kojem je povjerena misija unutarnjeg izlučivanja, proizvodi različite hormone, uključujući - inzulin i glukagon. Oni su ključni u osiguravanju postojanosti šećera u ljudskom tijelu.
Endokrini dio žlijezde predstavljen je Langerhansovim otočićima koji se sastoje od:
- A-stanice, koje zauzimaju četvrtinu ukupnog prostora otočića i smatraju se mjestom proizvodnje glukagona;
- B stanice, koje zauzimaju do 60% stanične populacije, sintetiziraju i pohranjuju inzulin, čija je molekula polipeptid od dva lanca, koji nosi 51 aminokiselinu u određenom nizu;
- D-stanice koje proizvode somatostatin;
- Stanice koje proizvode druge polipeptide.
Dakle, zaključak se sam nameće: Oštećenje gušterače i posebno Langerhansovih otočića je glavni mehanizam koji inhibira proizvodnju inzulina i pokreće razvoj patološkog procesa.
Vrste i posebni oblici bolesti
Nedostatak inzulina dovodi do poremećaja konstantnosti šećera (3,3 – 5,5 mmol/l) i pridonosi nastanku heterogene bolesti koja se zove dijabetes melitus (DM):
- Formira se potpuni nedostatak inzulina (apsolutni nedostatak). ovisni o inzulinu patološki proces, koji se naziva dijabetes melitus tipa I (IDDM);
- Nedostatak inzulina (relativni nedostatak), koji u početnoj fazi izaziva poremećaj metabolizma ugljikohidrata, polako ali sigurno dovodi do razvoja neovisni o inzulinu dijabetes melitus (NIDDM), koji je tzv dijabetes melitus tip II.
Zbog poremećaja u iskorištavanju glukoze u organizmu, a posljedično i njezina porasta u krvnom serumu (hiperglikemija), što je u principu manifestacija bolesti, s vremenom se počinju javljati znaci dijabetes melitusa, odnosno totalnog poremećaja metaboličkih procesa na svim razinama.
Osim dijabetesa tipa 1 i tipa 2, postoje posebni tipovi ove bolesti:
- Sekundarni dijabetes kao posljedica akutne i kronične upale gušterače (pankreatitis), zloćudne neoplazme u parenhimu žlijezde, ciroze jetre. Brojni endokrini poremećaji praćeni prekomjernom proizvodnjom antagonista inzulina (akromegalija, Cushingova bolest, feokromocitom, bolest štitnjače) dovode do razvoja sekundarne šećerne bolesti. Mnogi lijekovi koji se koriste dulje vrijeme imaju dijabetogeni učinak: diuretici, neki antihipertenzivi i hormoni, oralni kontraceptivi itd.;
- Dijabetes u trudnica (gestacijski), uzrokovane osebujnim međusobnim utjecajem hormona majke, djeteta i placente. Gušterača fetusa, koja proizvodi vlastiti inzulin, počinje inhibirati proizvodnju inzulina od strane majčine žlijezde, zbog čega se ovaj poseban oblik formira tijekom trudnoće. Međutim, uz pravilnu kontrolu, gestacijski dijabetes obično nestaje nakon poroda. Naknadno, u nekim slučajevima (do 40%) kod žena sa sličnom poviješću trudnoće, ova činjenica može ugroziti razvoj dijabetes melitusa tipa II (unutar 6-8 godina).
Zašto se javlja "slatka" bolest?
„Slatka“ bolest čini prilično „šaroliku“ skupinu bolesnika, pa postaje očito da su IDDM i njegov „brat“ neovisan o inzulinu genetski različito nastali. Postoje dokazi o povezanosti dijabetesa ovisnog o inzulinu i genetskih struktura HLA sustava (glavni histokompatibilni kompleks), posebice s nekim genima lokusa D-regije. Za NIDDM takav odnos nije uočen.

Za razvoj dijabetes melitusa tipa I nije dovoljna samo genetska predispozicija; Patogenetski mehanizam pokreću provocirajući čimbenici:
- Kongenitalni nedostatak Langerhansovih otočića;
- Nepovoljan utjecaj vanjskog okruženja;
- Stres, živčani stres;
- Traumatske ozljede mozga;
- Trudnoća;
- Infektivni procesi virusnog podrijetla (gripa, zaušnjaci, infekcija citomegalovirusom, Coxsackie);
- Sklonost stalnom prejedanju, što dovodi do viška masnih naslaga;
- Zlouporaba konditorskih proizvoda (oni koji vole slatko su u većoj opasnosti).
Prije nego što pokrijemo uzroke dijabetes melitusa tipa II, bilo bi preporučljivo zadržati se na vrlo kontroverznom pitanju: tko češće pati - muškarci ili žene?
Utvrđeno je da se danas bolest češće javlja kod žena, iako je još u 19. stoljeću šećerna bolest bila “privilegija” muškog spola. Usput, sada se u nekim zemljama jugoistočne Azije prisutnost ove bolesti kod muškaraca smatra prevladavajućom.
Predisponirajući uvjeti za razvoj dijabetes melitusa tipa II uključuju:
- Promjene u strukturnoj strukturi gušterače kao rezultat upalnih procesa, kao i pojava cista, tumora, krvarenja;
- Dob nakon 40 godina;
- Prekomjerna težina (najvažniji faktor rizika za NIDDM!);
- Vaskularne bolesti uzrokovane aterosklerotskim procesom i arterijskom hipertenzijom;
- U žena, trudnoća i rođenje djeteta s velikom tjelesnom težinom (više od 4 kg);
- Imati rođake s dijabetesom;
- Snažan psihoemocionalni stres (hiperstimulacija nadbubrežne žlijezde).
Uzroci bolesti različitih tipova dijabetesa u nekim se slučajevima podudaraju (stres, pretilost, utjecaj vanjskih čimbenika), ali početak procesa kod dijabetesa tipa 1 i tipa 2 je različit, štoviše, IDDM je područje djece i mladih, a osobe koje nisu ovisne o inzulinu preferiraju starije osobe.
Zašto toliko želiš piti?
Karakteristični simptomi dijabetes melitusa, bez obzira na oblik i vrstu, mogu se prikazati na sljedeći način:

- Suhoća sluznice usne šupljine;
- Žeđ koju je praktički nemoguće utažiti, povezana s dehidracijom;
- Prekomjerno stvaranje urina i njegovo izlučivanje putem bubrega (poliurija), što dovodi do dehidracije;
- Povećanje koncentracije glukoze u krvnom serumu (hiperglikemija), zbog supresije iskorištavanja šećera u perifernim tkivima zbog nedostatka inzulina;
- Pojava šećera u mokraći (glukozurija) i ketonskih tijela (ketonurija) koja su inače prisutna u zanemarivim količinama, ali kod dijabetes melitusa intenzivno ih proizvodi jetra, a izlučenim iz organizma nalaze se u mokraći;
- Povećan sadržaj u krvnoj plazmi (pored glukoze) iona uree i natrija (Na+);
- Gubitak težine, koji je u slučaju dekompenzacije bolesti karakteristična značajka kataboličkog sindroma, koji se razvija zbog razgradnje glikogena, lipolize (mobilizacije masti), katabolizma i glukoneogeneze (pretvorbe u glukozu) proteina;
- Kršenje pokazatelja lipidnog spektra, povećanje ukupnog kolesterola zbog frakcije lipoproteina niske gustoće, NEFA (neesterificirane masne kiseline), triglicerida. Sve veći sadržaj lipida počinje se aktivno slati u jetru i tamo se intenzivno oksidiraju, što dovodi do prekomjernog stvaranja ketonskih tijela (aceton + β-hidroksimaslačna kiselina + acetooctena kiselina) i njihovog daljnjeg ulaska u krv (hiperketonemija). Prekomjerna koncentracija ketonskih tijela prijeti opasnim stanjem tzvdijabetička ketoacidoza.
Dakle, opći znakovi dijabetesa mogu biti karakteristični za bilo koji oblik bolesti, međutim, kako ne bi zbunili čitatelja, ipak je potrebno zabilježiti značajke svojstvene jednom ili drugom tipu.
Dijabetes melitus tip I je “privilegija” mladih
IDDM karakterizira akutni početak (tjednima ili mjesecima). Znakovi dijabetes melitusa tipa I su izraženi i očituju se kliničkim simptomima tipičnim za ovu bolest:
- Nagli gubitak težine;
- Neprirodna žeđ, osoba se jednostavno ne može napiti, iako to pokušava učiniti (polidipsija);
- Velike količine izlučene mokraće (poliurija);
- Značajan višak koncentracije glukoze i ketonskih tijela u krvnom serumu (ketoacidoza). U početnom stadiju, kada bolesnik možda još nije svjestan svojih problema, vrlo je vjerojatan razvoj dijabetičke (ketoacidotičke, hiperglikemijske) kome - stanja koje je izuzetno opasno po život, pa se inzulinska terapija propisuje što je ranije moguće (čim se posumnja na dijabetes).

U većini slučajeva, nakon primjene inzulina, metabolički procesi se nadoknađuju, Potreba tijela za inzulinom naglo opada i dolazi do privremenog "oporavka". Međutim, ovo kratkotrajno stanje remisije ne bi trebalo opuštati ni pacijenta ni liječnika, jer će nakon nekog vremena bolest ponovno podsjetiti na sebe. Potreba za inzulinom može se povećati kako traje bolest, ali općenito, u odsutnosti ketoacidoze, neće prijeći 0,8-1,0 U/kg.
Znakovi koji ukazuju na razvoj kasnih komplikacija šećerne bolesti (retinopatija, nefropatija) mogu se pojaviti nakon 5-10 godina. Glavni uzroci smrti od IDDM uključuju:
- Terminalno zatajenje bubrega, što je posljedica dijabetičke glomeruloskleroze;
- Kardiovaskularni poremećaji su komplikacije osnovne bolesti, koje se javljaju nešto rjeđe od bubrežnih poremećaja.
Bolest ili promjene povezane s godinama? (dijabetes tipa II)
NIDDM se razvija tijekom mnogo mjeseci, pa čak i godina. Kada se pojave problemi, osoba ih vodi raznim specijalistima (dermatologu, ginekologu, neurologu...). Pacijent čak i ne sumnja da su različite bolesti po njegovom mišljenju: furunculosis, svrbež kože, gljivične infekcije, bol u donjim ekstremitetima znakovi dijabetes melitusa tipa II. Bolesnici se navikavaju na svoje stanje, a dijabetes se i dalje polako razvija, zahvaćajući sve sustave, a prvenstveno krvne žile.
NIDDM karakterizira stabilan, spor tijek, obično bez sklonosti ketoacidozi.
Liječenje dijabetesa tipa 2 obično započinje dijetom koja ograničava lako probavljive (rafinirane) ugljikohidrate i korištenjem lijekova za snižavanje šećera (ako je potrebno). Inzulin se propisuje ako je bolest uznapredovala do stupnja teških komplikacija ili postoji rezistencija na oralne lijekove.
Glavni uzrok smrti u bolesnika s NIDDM prepoznaje se kao kardiovaskularna patologija koja je posljedica dijabetesa. U pravilu se radi o srčanom ili moždanom udaru.
Liječenje dijabetes melitusa
Temelj terapijskih mjera usmjerenih na kompenzaciju dijabetes melitusa predstavljaju tri glavna načela:
- Nadoknada nedostatka inzulina;
- Regulacija endokrinih i metaboličkih poremećaja;
- Prevencija dijabetesa, njegovih komplikacija i njihovo pravovremeno liječenje.
Provedba ovih načela provodi se na temelju 5 glavnih pozicija:
- Prehrana za dijabetes melitus igra ulogu "prve violine";
- Nakon prehrane slijedi sustav tjelesnih vježbi, adekvatan i individualno odabran;
- Lijekovi za snižavanje šećera uglavnom se koriste za liječenje dijabetesa tipa 2;
- Inzulinska terapija se propisuje ako je neophodna za NIDDM, ali je neophodna u slučaju dijabetesa tipa 1;
- Osposobljavanje bolesnika za samokontrolu (vještina vađenja krvi iz prsta, korištenje glukometra, davanje inzulina bez pomoći).
Laboratorijska kontrola iznad ovih pozicija ukazuje na stupanj kompenzacije nakon sljedećih biokemijskih studija:
| Indikatori | Dobar stupanj kompenzacije | Zadovoljavajuće | loše |
|---|---|---|---|
| Razina glukoze natašte (mmol/l) | 4.4 – 6.1 | 6.2 – 7.8 | Ø 7,8 |
| Sadržaj šećera u krvi 2 sata nakon obroka (mmol/l) | 5,5 – 8,0 | 8,1 – 10,0 | Ø 10,0 |
| Postotak glikoziliranog hemoglobina (HbA1, %) | < 8,0 | 8,0 – 9,5 | Ø 10,0 |
| Ukupni kolesterol u serumu (mmol/l) | < 5.2 | 5.2 – 6.5 | Ø 6.5 |
| Razina triglicerida (mmol/l) | < 1.7 | 1.7 – 2.2 | Ø 2.2 |
Važna uloga prehrane u liječenju NIDDM
Prehrana za dijabetes melitus je vrlo dobro poznata, čak i ljudima koji su daleko od dijabetes melitusa, stol broj 9. Dok ste u bolnici za bilo koju bolest, s vremena na vrijeme možete čuti o posebnoj dijeti, koja je uvijek u posebnim tavama, razlikuje se od drugih dijeta i daje se nakon određene lozinke: "Imam deveti stol." Što sve ovo znači? Po čemu se ova misteriozna dijeta razlikuje od svih ostalih?
Ne treba se zavaravati, gledajući dijabetičara koji nosi svoju "kašu", da su lišeni svih radosti života. Dijeta za dijabetes se ne razlikuje toliko od prehrane zdravih ljudi; bolesnici dobivaju potrebnu količinu ugljikohidrata (60%), masti (24%) i bjelančevina (16%).

Prehrana kod dijabetesa sastoji se od zamjene rafiniranih šećera u hrani ugljikohidratima koji se sporo razgrađuju. Šećer koji se prodaje u trgovinama za sve i slastičarski proizvodi koji se temelje na njemu spadaju u kategoriju zabranjene hrane.
Što se tiče prehrambene ravnoteže, ovdje je sve strogo: dijabetičar mora nužno konzumirati potrebnu količinu vitamina i pektina, što mora biti najmanje 40 grama. na dan.
Strogo individualna tjelesna aktivnost
Tjelesnu aktivnost za svakog pacijenta odabire liječnik pojedinačno, uzimajući u obzir sljedeće točke:

- dob;
- Simptomi dijabetesa;
- Ozbiljnost patološkog procesa;
- Prisutnost ili odsutnost komplikacija.
Tjelesna aktivnost propisana od strane liječnika i koju izvodi "odjel" trebala bi pospješiti "sagorijevanje" ugljikohidrata i masti bez uključivanja inzulina. Njegova doza, koja je potrebna za kompenzaciju metaboličkih poremećaja, značajno pada, što ne treba zaboraviti, jer sprječavanjem povećanja razine šećera u krvi možete dobiti neželjeni učinak. Adekvatna tjelesna aktivnost smanjuje glukozu, primijenjena doza inzulina razgrađuje preostalu, a kao rezultat dolazi do sniženja razine šećera ispod prihvatljivih vrijednosti (hipoglikemija).
dakle, doziranje inzulina i tjelesna aktivnost zahtijevaju veliku pozornost i pažljivo izračunavanje, tako da, nadopunjujući se, zajedno ne prelazimo donju granicu normalnih laboratorijskih parametara.
Ili možda probati narodne lijekove?
Liječenje dijabetesa melitusa tipa 2 često je popraćeno pacijentovom vlastitom potragom za narodnim lijekovima koji mogu usporiti proces i odgoditi vrijeme uzimanja oblika doziranja što je više moguće.
Unatoč činjenici da naši daleki preci praktički nisu znali za ovu bolest, narodni lijekovi za liječenje dijabetes melitusa postoje, ali ne treba zaboraviti da infuzije i dekocije pripremljene od raznih biljaka su pomoć. Korištenje kućnih lijekova za dijabetes ne oslobađa pacijenta pridržavanja dijete, praćenja šećera u krvi, posjeta liječniku i pridržavanja svih njegovih preporuka.

Za borbu protiv ove patologije kod kuće koriste se prilično poznati narodni lijekovi:
- Kora i lišće bijelog duda;
- Zrna i ljuske zobi;
- Pregrade od orahovine;
- lovorov list;
- Cimet;
- žir;
- Kopriva;
- Maslačak.
Kad dijeta i narodni lijekovi više ne pomažu...
Takozvani lijekovi prve generacije, naširoko poznati krajem prošlog stoljeća, postali su prošlost, a zamijenili su ih lijekovi nove generacije, koji čine 3 glavne skupine lijekova za dijabetes koje proizvodi farmaceutska industrija.
Endokrinolog odlučuje koji je lijek prikladan za ovog ili onog pacijenta. A kako se pacijenti ne bi sami liječili i ne bi odlučili koristiti ove lijekove za dijabetes po vlastitom nahođenju, dat ćemo nekoliko ilustrativnih primjera.
Derivati sulfonilureje
Trenutno se propisuju derivati sulfonilureje druge generacije, koji djeluju od 10 do 24 sata. Pacijenti ih obično uzimaju 2 puta dnevno, pola sata prije jela.
Ovi lijekovi su apsolutno kontraindicirani u sljedećim slučajevima:
- Dijabetes melitus tip 1;
- Dijabetička, hiperosmolarna, laktacidotična koma;
- Trudnoća, porođaj, dojenje;
- Dijabetička nefropatija praćena oštećenom filtracijom;
- Bolesti hematopoetskog sustava s popratnim smanjenjem bijelih krvnih stanica - leukocita (leukocitopenija) i trombocitne komponente hematopoeze (trombocitopenija);
- Teške zarazne i upalne lezije jetre (hepatitis);
- Dijabetes kompliciran vaskularnom patologijom.

Osim toga, uporaba lijekova u ovoj skupini može ugroziti razvoj alergijskih reakcija, koje se očituju:
- Svrbež kože i urtikarija, ponekad dostižući Quinckeov edem;
- Poremećaji probavnog sustava;
- Promjene u krvi (smanjenje razine trombocita i leukocita);
- Moguće oštećenje funkcionalnih sposobnosti jetre (žutica zbog kolestaze).
Antihiperglikemijska sredstva iz obitelji bigvanida
Bigvanidi (derivati gvanidina) aktivno se koriste za liječenje dijabetes melitusa tipa 2, često im dodajući sulfonamide. Vrlo su racionalni za upotrebu kod pretilih pacijenata, međutim, za osobe s jetrenom, bubrežnom i kardiovaskularnom patologijom njihova je uporaba oštro ograničena, prebacujući se na nježnije lijekove iste skupine ili inhibitore α-glukozida, koji inhibiraju apsorpciju ugljikohidrata u tankom crijevu.
Sljedeće se smatra apsolutnim kontraindikacijama za uporabu bigvanida:
- IDDM (dijabetes melitus tipa 1);
- Značajan gubitak težine;
- Infektivni procesi, bez obzira na mjesto;
- Kirurške intervencije;
- Trudnoća, porod, dojenje;
- Komatozna stanja;
- Patologija jetre i bubrega;
- Gladovanje kisikom;
- Mikroangiopatija (2-4 stupnja) s oštećenjem vida i bubrežne funkcije;
- Trofični ulkusi i nekrotični procesi;
- Loša cirkulacija u donjim ekstremitetima zbog raznih vaskularnih patologija.
Liječenje inzulinom
Iz navedenog postaje očito da Inzulin je primarno liječenje dijabetesa tipa 1, svih hitnih medicinskih stanja i teških komplikacija dijabetesa. NIDDM zahtijeva imenovanje ove terapije samo u slučajevima oblika koji zahtijevaju inzulin, kada korekcija drugim sredstvima ne daje željeni učinak.
Moderni inzulini, nazvani monokompetentni, predstavljaju dvije skupine:
- Monokompetentni farmakološki oblici humane inzulinske supstance (polusintetski ili DNA rekombinantni), koji nedvojbeno imaju značajnu prednost pred lijekovima svinjskog podrijetla. Praktično nemaju kontraindikacija i nuspojava;
- Monokompetentni inzulini dobiveni iz svinjskog pankreasa. Ovi lijekovi, u usporedbi s ljudskim inzulinima, zahtijevaju povećanje doze lijeka za približno 15%.
Dijabetes je opasan zbog komplikacija
Zbog činjenice da je dijabetes popraćen oštećenjem mnogih organa i tkiva, njegove manifestacije mogu se naći u gotovo svim tjelesnim sustavima. Komplikacije dijabetes melitusa su:
- Patološke promjene na koži: dijabetička dermopatija, lipoidna necrobiosis, furunculosis, ksantomatoza, gljivične infekcije kože;
- Osteoartikularne bolesti:
- Dijabetička osteoartropatija (Charcotov zglob - promjena u skočnom zglobu), koja se javlja u pozadini poremećene mikrocirkulacije i trofičkih poremećaja, praćena dislokacijama, subluksacijama, spontanim prijelomima koji prethode formiranju dijabetičko stopalo;
- Dijabetička hairopatija, koju karakterizira ukočenost zglobova ruku, koja se često razvija kod djece s dijabetesom;
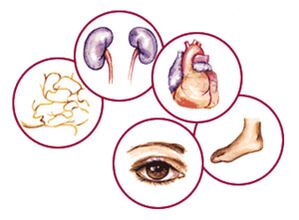
- Bolesti dišnog sustava: dugotrajne produljeni bronhitis, upala pluća, povećana učestalost tuberkuloze;
- Patološki procesi koji zahvaćaju probavne organe: dijabetička enteropatija, praćeno pojačanom peristaltikom, proljevom (do 30 puta dnevno), gubitkom tjelesne težine;
- Dijabetička retinopatija– jedna od najtežih komplikacija, koju karakterizira oštećenje vidnih organa;
- Smatra se najčešća komplikacija dijabetes melitusa dijabetička neuropatija i njegova raznolikost - polineuropatija, dosežući 90% svih oblika ove patologije. Dijabetička polineuropatija je često stanje sindrom dijabetičkog stopala;
- Patološko stanje kardiovaskularnog sustava, koje je u većini slučajeva uzrok smrti od dijabetes melitusa. Hiperkolesterolemija i vaskularna ateroskleroza, koje se kod šećerne bolesti počinju razvijati u mladosti, neizbježno dovode do bolesti srca i krvožilnog sustava (koronarna arterijska bolest, infarkt miokarda, zatajenje srca, cerebrovaskularni inzult).
Prevencija
Mjere za sprječavanje dijabetes melitusa temelje se na uzrocima koji ga uzrokuju. U ovom slučaju, preporučljivo je razgovarati o prevenciji ateroskleroze i arterijske hipertenzije, uključujući borbu protiv prekomjerne težine, loših navika i ovisnosti o hrani.

Prevencija komplikacija dijabetes melitusa uključuje sprječavanje razvoja patoloških stanja koja proizlaze iz same šećerne bolesti. Korekcija glukoze u krvnom serumu, pridržavanje dijete, odgovarajuća tjelesna aktivnost i pridržavanje preporuka liječnika pomoći će odgoditi posljedice ove prilično teške bolesti.

























